مقدمة
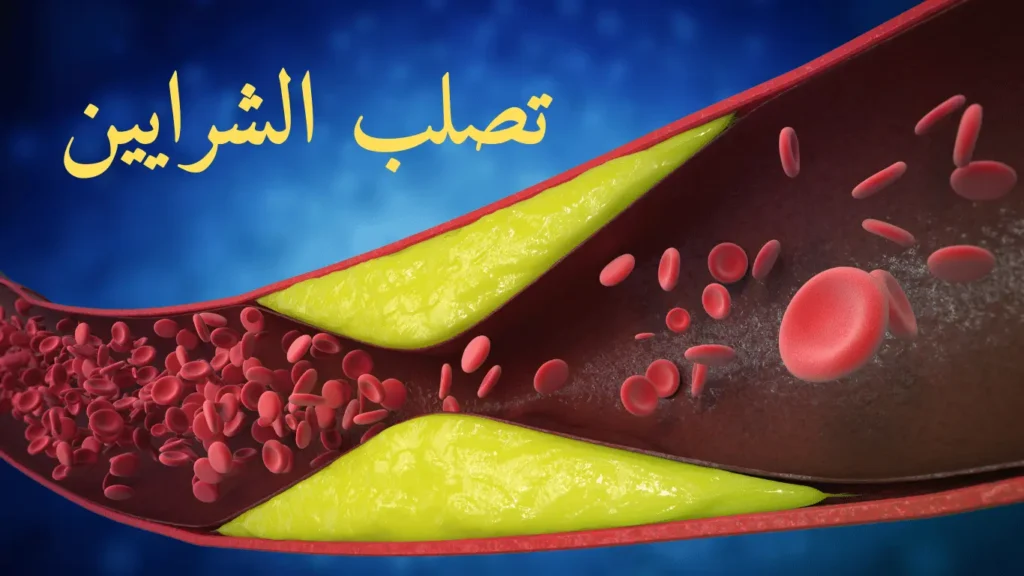
يمثل التصلب العصيدي حالة مرضية مزمنة تتطور على مدى عقود من الزمن، وغالبًا ما تبدأ في مراحل مبكرة من الحياة دون أن يدرك الشخص ذلك. تشير الأبحاث الحديثة إلى أن هذه الحالة ليست مجرد تراكم بسيط للدهون داخل الشرايين، بل هي عملية التهابية معقدة تشمل تفاعلات متعددة بين الخلايا المناعية والجزيئات الالتهابية وجدار الوعاء الدموي.
من واقع ممارستي الطبية، لاحظت أن كثيرًا من المرضى يأتون للعيادة بعد حدوث مضاعفات خطيرة كالنوبة القلبية أو السكتة الدماغية، رغم أن المرض كان يتطور لديهم بصمت لسنوات طويلة. هذا الواقع يؤكد أهمية الفهم العميق لهذا المرض وآلياته، وضرورة اتخاذ خطوات وقائية مبكرة.
الآليات المرضية: كيف يتطور التصلب العصيدي؟
البداية الصامتة: خلل الوظيفة البطانية
تبدأ القصة عندما يتعرض الغشاء البطاني المبطن للشرايين لأضرار متكررة ناتجة عن عوامل متعددة. قد تكون هذه الأضرار بسبب ارتفاع ضغط الدم، التدخين، ارتفاع مستويات الكوليسترول الضار، أو حتى اضطرابات في تدفق الدم داخل الأوعية الدموية.
عندما يختل عمل البطانة، تفقد قدرتها الطبيعية على إنتاج أكسيد النيتريك، وهو جزيء حيوي يساعد على استرخاء الأوعية الدموية ومنع التصاق خلايا الدم البيضاء بجدار الشريان. هذا الخلل يفتح الباب أمام سلسلة من التفاعلات الضارة.
دور الالتهاب في تطور المرض
أظهرت الدراسات الحديثة أن الالتهاب ليس مجرد استجابة ثانوية للترسبات، بل هو محرك أساسي لتطور التصلب العصيدي. عندما تتأكسد جزيئات الكوليسترول منخفض الكثافة (LDL) وتخترق جدار الشريان المتضرر، تستشعر الخلايا المناعية هذا التهديد وترسل إشارات استغاثة.
تهاجر الخلايا من مجرى الدم إلى جدار الشريان، حيث تتحول إلى خلايا بلعمية كبيرة تحاول التهام الكوليسترول المتأكسد. لكن هذه الخلايا تتحول تدريجيًا إلى ما يسمى “الخلايا الرغوية”، محملة بالدهون المتراكمة، وتفرز مواد التهابية تزيد الوضع سوءًا.
في ممارستي العملية، شرحت لمرضاي هذه العملية بتشبيه بسيط: تخيل أن جدار الشريان مثل جدار بيت تسرب إليه الماء، في البداية يحاول الجسم إصلاح الضرر، لكن إذا استمر التسرب دون علاج، يتراكم العفن والرطوبة ويتفاقم الضرر بدلاً من أن يُصلح.
تشكّل اللويحة ومراحل تطورها
مع مرور الوقت، تتطور الترسبات عبر مراحل متعددة:
المرحلة المبكرة تتميز بتكون “الخطوط الدهنية”، وهي تجمعات بسيطة من الخلايا الرغوية تحت البطانة مباشرة. هذه التغيرات قد تظهر حتى في مرحلة الطفولة والمراهقة.
المرحلة المتوسطة يحدث فيها تراكم أكبر للدهون والخلايا الميتة، مع بدء تكون منطقة غنية بالكوليسترول في مركز اللويحة. يحيط بهذه المنطقة غطاء ليفي يتكون من خلايا عضلية ملساء وكولاجين.
المرحلة المتقدمة تشهد تكلس اللويحة وزيادة سمكها، مما يضيق تجويف الشريان بشكل ملحوظ ويعيق تدفق الدم. الأخطر من ذلك هو احتمال تمزق الغطاء الليفي، مما يعرض المحتوى الدهني للدم ويحفز تكون جلطات قد تسد الشريان تمامًا.
التصلب العصيدي وتصلب الشرايين: توضيح المفاهيم
غالبًا ما يخلط الناس بين مصطلحي تصلب الشرايين والتصلب العصيدي، وهذا خطأ شائع حتى في الأوساط الطبية أحيانًا. تصلب الشرايين مصطلح عام يشير إلى أي حالة تصبح فيها الشرايين سميكة وأقل مرونة، وله أسباب متعددة منها التقدم في السن أو تكلس الشرايين المرتبط بأمراض الكلى المزمنة.
أما التصلب العصيدي، فهو نوع محدد من تصلب الشرايين ينتج عن تراكم الترسبات الدهنية والالتهابية. هذا التمييز مهم لأن العلاج والوقاية يختلفان بحسب نوع التصلب.
التوزيع الجغرافي للمرض في الجسم
مرض الشريان التاجي
يحدث مرض الشريان التاجي عندما تتراكم الترسبات في الشرايين المغذية لعضلة القلب. هذا النوع هو الأكثر شيوعًا والأخطر، إذ يؤدي إلى الذبحة الصدرية والنوبات القلبية. واجهت في عيادتي حالات عديدة لمرضى في الأربعينيات من عمرهم أصيبوا بنوبات قلبية، معظمهم كان لديهم عوامل خطر متعددة لم يتم التعامل معها بجدية.
مرض الشريان السباتي
تتركز الترسبات في شرايين الرقبة التي تمد الدماغ بالدم، مما يزيد خطر الإصابة بالسكتة الدماغية. غالبًا ما يكتشف هذا المرض صدفة عندما يسمع الطبيب صوت خشخشة مميز (bruits) أثناء الفحص السريري باستخدام السماعة الطبية.
مرض الشريان المحيطي
يصيب هذا النوع بشكل رئيسي شرايين الساقين، مسببًا ألمًا عند المشي يُعرف بـ”العرج المتقطع”. المرضى يصفون هذا الألم بأنه شبيه بتشنج عضلي شديد يجبرهم على التوقف عن المشي، ويتحسن بعد الراحة.
أشكال أخرى أقل شيوعًا
يمكن أن يؤثر التصلب العصيدي على شرايين الكلى مسببًا ارتفاعًا في ضغط الدم يصعب السيطرة عليه، أو على الشرايين المساريقية المغذية للأمعاء مسببًا ألمًا شديدًا بعد تناول الطعام. كما قد يصيب الشرايين الفقرية المغذية للجزء الخلفي من الدماغ.
عوامل الخطر: من المعرض للإصابة؟
العوامل غير القابلة للتعديل
العمر والجنس: تشير الإحصائيات إلى أن الخطر يزداد بشكل ملحوظ بعد سن الأربعين للرجال والخمسين للنساء. هذا لا يعني أن الشباب محصنون، فقد شهدنا مؤخرًا زيادة مقلقة في حالات التصلب العصيدي المبكر.
التاريخ العائلي: الاستعداد الوراثي يلعب دورًا مهمًا، خاصة في حالات فرط كوليسترول الدم العائلي. إذا كان أحد الوالدين قد أصيب بنوبة قلبية قبل سن الخامسة والخمسين، فإن خطر الإصابة يتضاعف.
الحالات الطبية القابلة للسيطرة
ارتفاع ضغط الدم: القوة الزائدة التي تتعرض لها جدران الشرايين تسبب أضرارًا مستمرة للبطانة، مما يسهل بدء العملية المرضية. من تجربتي، معظم مرضى ضغط الدم المرتفع لا يشعرون بأي أعراض، لذا يتجاهلون العلاج، وهذا خطأ فادح.
اضطرابات الكوليسترول: ارتفاع الكوليسترول الضار (LDL) وانخفاض الكوليسترول النافع (HDL) من أقوى عوامل الخطر. الجديد في الأبحاث لعام 2025 هو التركيز المتزايد على البروتين الشحمي (أ) Lipoprotein(a)، والذي يعتبر عامل خطر مستقل لا يمكن تعديله بالحمية وحدها.
داء السكري: ارتفاع سكر الدم يسرع تطور التصلب العصيدي من خلال آليات متعددة، منها زيادة أكسدة الكوليسترول وتحفيز الالتهاب. مرضى السكري لديهم خطر مضاعف للإصابة بأمراض القلب مقارنة بغير المصابين.
متلازمة الأيض: تجمع عوامل خطر متعددة معًا (السمنة، ارتفاع ضغط الدم، اضطراب السكر والدهون) يخلق بيئة مثالية لتسارع التصلب العصيدي.
عوامل نمط الحياة
التدخين: يعد من أخطر عوامل الخطر القابلة للتعديل. النيكوتين يرفع ضغط الدم، وأول أكسيد الكربون يقلل كمية الأكسجين في الدم، والمواد الكيميائية الأخرى تلحق أضرارًا مباشرة بالبطانة. حتى التدخين السلبي يزيد المخاطر.
النظام الغذائي غير الصحي: الإفراط في تناول الدهون المشبعة، الدهون المتحولة، الأملاح والسكريات المضافة يساهم بشكل مباشر في تطور المرض. في المقابل، النظام الغذائي الغني بالخضروات والفواكه والحبوب الكاملة يحمي من التصلب العصيدي.
قلة النشاط البدني: الخمول يرتبط بزيادة الوزن، وارتفاع ضغط الدم، وتدهور مستويات الكوليسترول. الأبحاث الحديثة تؤكد أن النشاط المنتظم يمكن أن يقلل خطر الإصابة بأمراض القلب بنسبة تصل إلى 50%.
التوتر المزمن: التوتر المستمر يحفز إفراز هرمونات التوتر التي ترفع ضغط الدم وتزيد الالتهاب، كما يدفع الأشخاص إلى سلوكيات ضارة كالإفراط في الأكل أو التدخين.
اضطرابات النوم: نقص النوم يرتبط بزيادة خطر التصلب العصيدي من خلال تأثيره على عمليات الأيض والالتهاب.
الأعراض
الصمت الخادع في المراحل المبكرة
من أكثر الجوانب المقلقة في التصلب العصيدي أنه يتطور بصمت لعقود دون أي أعراض ظاهرة. معظم المرضى الذين قابلتهم فوجئوا تمامًا بالتشخيص، قائلين “لكنني لم أشعر بأي شيء!”
تظهر الأعراض عادة عندما يضيق الشريان بنسبة تزيد عن 70%، أو عند حدوث مضاعفات حادة. هذا التأخر في ظهور الأعراض يجعل الفحوصات الدورية والوقاية المبكرة غاية في الأهمية.
علامات التحذير حسب موقع الإصابة
عندما تضيق الشرايين التاجية بشكل كبير، قد يشعر المريض بألم أو ضغط في الصدر (الذبحة الصدرية)، خاصة عند بذل مجهود أو التعرض لضغط نفسي. قد يمتد هذا الألم إلى الذراع الأيسر، الفك، أو الظهر، ويصاحبه ضيق في التنفس أو تعرق.
في حالة إصابة الشرايين السباتية، قد تحدث نوبات عابرة من ضعف أو تنميل في أحد جوانب الجسم، صعوبة في الكلام، أو مشاكل في الرؤية. هذه النوبات العابرة (TIA) تعتبر إنذارًا خطيرًا بقرب حدوث سكتة دماغية كاملة.
المرضى المصابون بمرض الشريان المحيطي يشتكون عادة من ألم في الساقين عند المشي، يجبرهم على التوقف. في الحالات المتقدمة، قد يحدث الألم حتى أثناء الراحة، وقد تظهر تقرحات لا تلتئم في القدمين.
التشخيص
التقييم السريري الأولي
يبدأ التشخيص بحوار مفصل حول التاريخ الصحي والعائلي وعادات الحياة اليومية. الفحص البدني يشمل قياس ضغط الدم، الاستماع للقلب وللشرايين بحثًا عن أصوات غير طبيعية، وفحص النبض في مختلف أنحاء الجسم.
التحاليل
تحاليل الدم تكشف مستويات الكوليسترول بأنواعه، والسكر، ومؤشرات الالتهاب مثل البروتين التفاعلي C (CRP). التحاليل الحديثة قد تشمل أيضًا قياس البروتين الشحمي (أ) والأبوليبوبروتين B.
الأشعة والاختبارات
التصوير بالموجات فوق الصوتية: يستخدم لتقييم سماكة جدار الشريان السباتي وكشف وجود ترسبات.
تصوير الأوعية بالأشعة المقطعية: يعطي صورًا مفصلة للشرايين ويمكنه قياس كمية الكالسيوم في جدرانها (CAC score)، وهو مؤشر قوي على مدى تطور المرض.
القسطرة القلبية: إجراء يستخدم في الحالات المتقدمة لتقييم الشرايين التاجية بدقة عالية.
اختبار الجهد: يكشف كيف يستجيب القلب للمجهود البدني المتدرج.
المضاعفات الخطيرة
التصلب العصيدي ليس مجرد حالة مزمنة بسيطة، بل قد يؤدي إلى مضاعفات مهددة للحياة. النوبة القلبية تحدث عندما تنسد الشرايين التاجية فجأة، حارمةً عضلة القلب من الأكسجين. الأنسجة القلبية تموت خلال دقائق، ولذا فإن الوقت من ذهب في هذه الحالات.
السكتة الدماغية تحدث عندما ينقطع الدم عن جزء من الدماغ، سواء بسبب انسداد أو نزيف. النتائج قد تشمل شللًا دائمًا، فقدان القدرة على الكلام، أو حتى الوفاة.
فشل القلب يتطور تدريجيًا عندما لا تستطيع عضلة القلب ضخ الدم بكفاءة. الرجفان الأذيني واضطرابات نظم القلب الأخرى شائعة أيضًا. الخرف الوعائي قد ينتج عن تراكم الإصابات الدماغية الصغيرة على مر السنين.
استراتيجيات العلاج
تعديلات نمط الحياة: الأساس الذي لا غنى عنه
رغم التطورات الدوائية الهائلة، تبقى تغييرات نمط الحياة حجر الأساس في علاج التصلب العصيدي والوقاية من مضاعفاته. نظام DASH الغذائي أثبت فعاليته في خفض ضغط الدم ومستويات الكوليسترول.
النشاط البدني المنتظم، لمدة 150 دقيقة أسبوعيًا على الأقل، يحسن صحة القلب والأوعية بشكل ملحوظ. الإقلاع عن التدخين يعد من أهم القرارات الصحية التي يمكن اتخاذها، حيث يبدأ الخطر بالانخفاض فورًا بعد التوقف.
التخسيس وتقليل التوتر من خلال تقنيات الاسترخاء أو التأمل أو اليوغا هي أيضًا خطوات تساهم في تحسين الصحة العامة. النوم لمدة 7-8 ساعات ليلاً ضروري لصحة القلب والأوعية.
العلاج الدوائي: ترسانة متنوعة
الستاتينات: تظل الخط الأول في علاج ارتفاع الكوليسترول. تعمل هذه الأدوية على تثبيط إنزيم رئيسي في إنتاج الكوليسترول بالكبد. الدراسات أثبتت أنها تقلل خطر النوبات القلبية والسكتات الدماغية بنسبة تصل إلى 30%.
إيزيتيميب: يمنع امتصاص الكوليسترول من الأمعاء، ويضاف عادة للستاتينات إذا لم تكن كافية وحدها. دراسة EWTOPIA 75 الحديثة أظهرت فائدته حتى لدى كبار السن فوق 75 عامًا.
مثبطات PCSK9: أدوية حديثة تُعطى بالحقن، تخفض الكوليسترول بشكل كبير لدى المرضى الذين لا يستجيبون للعلاجات التقليدية أو لا يتحملونها.
حمض البيمبيدويك: خيار جديد للمرضى الذين لا يتحملون الستاتينات، يعمل بآلية مشابهة لكن دون التأثيرات الجانبية العضلية المزعجة.
أدوية ضغط الدم: متعددة الأنواع، تُختار حسب حالة كل مريض. مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات مستقبلات الأنجيوتنسين لها فوائد إضافية في حماية القلب والكلى.
مضادات التجلط: الأسبرين بجرعة منخفضة يستخدم في الوقاية الثانوية. مضادات التجلط الأقوى كالكلوبيدوغريل أو التيكاغريلور تُستخدم بعد الإجراءات القلبية أو عند المرضى عاليي الخطورة.
الأدوية الحديثة لمرضى السكري: مثبطات SGLT2 ومنبهات GLP-1 أثبتت فوائد قلبية وعائية مذهلة تتجاوز مجرد خفض السكر.
التدخلات الجراحية والإجرائية
عندما يصبح تضيق الشريان شديدًا أو خطيرًا، قد تكون هناك حاجة لإجراءات توغلية. القسطرة التداخلية والدعامات تُستخدم لتوسيع الشرايين المسدودة، خاصة في الشرايين التاجية.
جراحة مجازة الشريان التاجي (CABG) تُجرى في الحالات المعقدة حيث يتم تجاوز الانسدادات باستخدام أوعية دموية من أجزاء أخرى من الجسم. استئصال الجدار الداخلي للشريان السباتي (CEA) يُستخدم للوقاية من السكتات الدماغية في حالات التضيق الشديد.
الوقاية
الوقاية الأولية: قبل بدء المرض
من واقع خبرتي، أؤمن بشدة أن “الوقاية خير من العلاج” ليست مجرد مقولة، بل حقيقة طبية مدعومة بالأدلة. الوقاية الأولية تبدأ مبكرًا، حتى في مرحلة الطفولة والمراهقة، من خلال بناء عادات صحية سليمة.
تناول نظام غذائي متوازن غني بالخضروات والفواكه الطازجة، الحبوب الكاملة، المكسرات، البقوليات، والأسماك الدهنية كالسلمون والماكريل يوفر حماية ممتازة. تقليل اللحوم الحمراء والمعالجة، الأطعمة المقلية، المشروبات السكرية، والأطعمة المصنعة الغنية بالصوديوم أمر ضروري.
ممارسة الأنشطة البدنية بانتظام منذ الصغر تبني قلبًا وأوعية دموية قوية. حتى الأنشطة البسيطة كالمشي السريع، ركوب الدراجة، أو السباحة لها تأثير إيجابي كبير. المهم هو الاستمرارية.
تجنب التدخين بكل أشكاله والابتعاد عن بيئات المدخنين قدر الإمكان يحمي البطانة الوعائية من أضرار جسيمة. الحفاظ على وزن صحي من خلال توازن السعرات الحرارية المتناولة والمحروقة يقلل الضغط على جهاز القلب والأوعية.
التحكم في التوتر بطرق صحية كممارسة الهوايات، قضاء وقت مع الأحباء، أو الانخراط في أنشطة روحانية ودينية يحمي من التأثيرات الضارة للإجهاد والتوتر المزمن.
الوقاية الثانوية: منع تفاقم المرض
بالنسبة للأشخاص الذين تم تشخيص إصابتهم بالتصلب العصيدي أو عوامل خطر عالية، فإن الوقاية الثانوية تهدف لإبطاء تقدم المرض ومنع المضاعفات. الالتزام الصارم بالأدوية الموصوفة أمر مهم، فكثيرًا ما أرى مرضى يوقفون الستاتينات بمجرد تحسن التحاليل، وهذا خطأ خطير.
المتابعة الطبية المنتظمة لمراقبة عوامل الخطر وتعديل العلاج حسب الحاجة ضرورية. الأهداف العلاجية أصبحت أكثر صرامة في السنوات الأخيرة، حيث توصي الإرشادات الحديثة بخفض الكوليسترول الضار إلى أقل من 70 ملغ/دل للمرضى عاليي الخطورة، وأقل من 55 ملغ/دل لمن أصيبوا بحدث قلبي وعائي (كالنوبة القلبية على سبيل المثال).
الفحوصات الدورية
أوصي بشدة بإجراء فحص شامل لعوامل الخطر القلبية الوعائية بداية من سن الثلاثين للأشخاص ذوي عوامل الخطر، أو من سن الأربعين للجميع. يشمل هذا الفحص قياس ضغط الدم، مستويات الكوليسترول والسكر، ومؤشر كتلة الجسم.
للأشخاص ذوي عوامل خطر متعددة أو تاريخ عائلي قوي، قد تكون هناك حاجة لفحوصات أكثر تقدمًا كتصوير الشرايين السباتية بالموجات فوق الصوتية أو قياس كالسيوم الشرايين التاجية بالأشعة المقطعية.
نصائح عملية من الممارسة السريرية
كيف تتحدث مع طبيبك؟
من تجربتي، المرضى الذين يشاركون بفعالية في رعايتهم الصحية يحققون نتائج أفضل. لا تتردد في طرح الأسئلة حول حالتك، الأدوية الموصوفة، والبدائل المتاحة. اطلب شرحًا مبسطًا لأي مصطلح طبي غير مفهوم.
احتفظ بسجل لقراءات ضغط الدم، نتائج التحاليل، والأدوية التي تتناولها. هذا يسهل على الطبيب تتبع تقدمك وتعديل العلاج. أخبر طبيبك عن أي آثار جانبية تواجهها، فغالبًا توجد بدائل أفضل.
التعامل مع التشخيص نفسيًا
سماع تشخيص التصلب العصيدي قد يكون صادمًا ومخيفًا. من الطبيعي أن تشعر بالقلق أو الإنكار أو الغضب. امنح نفسك وقتًا لاستيعاب المعلومات والتأقلم مع الوضع الجديد.
تحدث مع أفراد العائلة والأصدقاء عن مشاعرك واطلب دعمهم. الانضمام لمجموعات دعم المرضى، سواء محليًا أو عبر الإنترنت، يمكن أن يكون مفيدًا جدًا في تبادل الخبرات والنصائح.
ركز على الإيجابيات: معظم حالات التصلب العصيدي يمكن السيطرة عليها بفعالية من خلال العلاج المناسب وتغيير نمط الحياة. كل خطوة صغيرة تتخذها نحو صحة أفضل تستحق الاحتفال.
بناء عادات مستدامة
التغييرات الجذرية المفاجئة نادرًا ما تستمر. بدلاً من ذلك، ابدأ بتغييرات صغيرة وتدريجية. استبدل مشروبًا غازيًا واحدًا يوميًا بالماء، أو أضف حصة إضافية من الخضروات لوجبة واحدة، أو امشِ 10 دقائق إضافية يوميًا.
بمرور الوقت، هذه التغييرات الصغيرة تتراكم وتصبح عادات راسخة. اجعل الأمر ممتعًا: جرب وصفات صحية جديدة، مارس رياضة تحبها، اطلب دعم صديق أو أفراد العائلة في رحلتك الصحية.
التعامل مع الانتكاسات
لن تكون رحلتك خطًا مستقيمًا نحو الأعلى. ستكون هناك أيام صعبة، قد تتجنب فيها التمارين أو تتناول طعام غير صحي. هذا طبيعي تمامًا. المهم ألا تستسلم أو تشعر بالفشل الكامل.
انظر للصورة الأكبر: انتكاسة واحدة لا تلغي أسابيع من الالتزام الجيد. تعلم من التجربة، حدد ما دفعك للانتكاس، وضع خطة للتعامل مع مواقف مشابهة مستقبلاً. الأهم هو العودة للمسار الصحيح في أقرب فرصة.
خاتمة: نظرة متفائلة للمستقبل
التصلب العصيدي، رغم خطورته، لم يعد حكمًا بالإعدام كما كان في الماضي. التقدم الطبي الهائل في العقود الأخيرة، خاصة في السنوات الخمس الماضية، وفّر لنا أدوات تشخيصية وعلاجية قوية لم تكن متاحة من قبل.
الأدوية الحديثة تستطيع خفض الكوليسترول والسيطرة على عوامل الخطر بفعالية غير مسبوقة. التدخلات الجراحية أصبحت أقل توغلاً وأكثر أمانًا. الأبحاث المستمرة تعدنا بعلاجات أكثر دقة في المستقبل القريب.
الأهم من كل هذا هو الوعي المتزايد بأهمية الوقاية والكشف المبكر. كطبيب ممارس، أرى مهمتي لا تقتصر على علاج المرض بعد حدوثه، بل في تثقيف المرضى وتمكينهم من اتخاذ قرارات صحية تحميهم من الإصابة أصلاً.
رسالتي لكل قارئ: صحتك في يديك. الخيارات التي تتخذها يوميًا، من الطعام الذي تأكله إلى مستوى نشاطك البدني، تحدد مصير قلبك وأوعيتك الدموية. لم يفت الأوان أبدًا لبدء رحلة نحو صحة أفضل.
إذا كنت تعاني من عوامل خطر أو لديك تاريخ عائلي للأمراض القلبية الوعائية، لا تنتظر ظهور الأعراض. راجع طبيبك، أجرِ الفحوصات اللازمة، وابدأ خطة وقائية شاملة. قلبك وجسدك سيشكرانك على هذا الاستثمار الذكي في صحتك المستقبلية.
المصادر العلمية
- Nature – Atherosclerosis Research 2024-2025
https://www.nature.com/articles/s41419-024-07166-8
دراسة شاملة حول آليات التصلب العصيدي والعمليات الالتهابية المرتبطة به. - MDPI – Inflammation and Atherosclerosis
https://www.mdpi.com/1422-0067/25/11/6016
دراسة متعمقة حول الدور المهم للالتهاب في تطور المرض. - PMC – Atherosclerosis Pathophysiology
https://pmc.ncbi.nlm.nih.gov/articles/PMC8954705/
مراجعة شاملة لمراحل تطور اللويحات العصيدية. - CDC – Heart Disease Risk Factors
https://www.cdc.gov/heart-disease/risk-factors/
معلومات موثوقة من مراكز السيطرة على الأمراض والوقاية منها. - Atherosclerosis Journal – Cholesterol Management 2025
https://www.atherosclerosis-journal.com/article/S0021-9150(25)01377-2/fulltext
أبحاث حديثة حول التحكم في الكوليسترول والدهون. - PubMed – Diet and Atherosclerosis Prevention
https://pubmed.ncbi.nlm.nih.gov/34229346/
بحث حول دور النظام الغذائي في الوقاية من التصلب العصيدي. - PMC – Stress and Cardiovascular Disease
https://pmc.ncbi.nlm.nih.gov/articles/PMC7065445/
دراسة حول العلاقة بين عوامل كالتوتر وقلة النوم والتلوث والأمراض القلبية الوعائية. - CDC – Heart Disease Prevention
https://www.cdc.gov/heart-disease/prevention/
استراتيجيات الوقاية من أمراض القلب المعتمدة. - MedlinePlus – Atherosclerosis Overview
https://medlineplus.gov/atherosclerosis.html
معلومات شاملة من المكتبة الوطنية للطب الأمريكية.
- الآثار الجانبية لحقن فيتامين د وأهم التحذيرات - 14 مارس، 2026
- كيف تؤثر أنظمة الحماية الذكية على الصحة النفسية؟ - 11 مارس، 2026
- بيئة المنزل والوقاية من الحساسية: دليل طبي لتحسين جودة الهواء - 11 مارس، 2026